Entwicklung und Trends der Herztransplantation
Von der Geschichte in die Zukunft.
Seit der ersten Herztransplantation im Dezember 1967 wurden weltweit mindestens 80000 Herztransplantationen durchgeführt. In den letzten Jahren liegt eine abnehmende Spenderherzverfügbarkeit vor, was bei den meisten herztransplantierenden Zentren zu stagnierenden Operationszahlen geführt hat. Trotzdem können weltweit pro Jahr ca. 5000 Herztransplantationen durchgeführt werden, was einer unverändert stationären Zahl der Operationen pro Jahr entspricht.
In der Schweiz erfolgen pro Jahr ca. 35 Herztransplantationen, dies bei gesamthaft ca. 150000 herzinsuffizienten Patienten, weshalb nur ein ganz kleiner Anteil von dieser Therapieform profitieren kann. Da die primäre Betreuung von Herzinsuffizienzpatienten dank laufend besserer Medikamente stetig verbessert wird, müssen schwerst herzinsuffiziente Patienten nur selten mit einem Herzersatzverfahren behandelt werden. Trotzdem sterben immer wieder Patienten auf der Warteliste, weil nicht rechtzeitig ein geeignetes Spenderherz zugeteilt werden kann.
Ob in solchen Situationen oder bei Kontraindikationen für eine Herztransplantation künftig vermehrt Herzpumpen oder sogar totale Kunstherzen eingesetzt werden sollen, ist nicht nur medizinisch abzuwägen. Es stellt sich nämlich die Frage, wie weit man mit dieser Spitzenmedizin gehen soll. Bereits heute können nämlich solche Herzpumpen im Rahmen einer «destination therapy» über Jahre hinweg Patienten mit vollkommenem Herzversagen zu einer adäquaten Lebensqualität verhelfen.
Wann ist der richtige Zeitpunkt für eine Herztransplantation?
Dies ist eine relativ schwierige Frage, da man eine Herztransplantation nicht planen kann. Der Patient wartet auf einer Warteliste und bei Vorliegen eines geeigneten Spenderorgans kann die Operation durchgeführt werden. «Geeignet» heisst Blutgruppenkompatibilität, ähnliches Körpergewicht zwischen Spender und Empfänger, Alter, Wartezeit wie auch Dringlichkeit. Da der Zeitpunkt der Herztransplantation nicht voraussehbar ist, muss eine Evaluation und eine Listung diese unbestimmte Wartezeit miteinbeziehen. Speziell, wenn die Patienten in einem zunehmend schlechten Zustand sind, sollte eine Listung rechtzeitig erfolgen. Bei sehr schwerwiegenden Herzerkrankungen, die keine Erholungstendenz mehr aufweisen, ist eine Listung für eine Herztransplantation meistens klar gegeben. Handelt es sich jedoch um eine Herzerkrankung mit potenzieller Erholungstendenz, so kann die Indikation und der Zeitpunkt einer Listung schwer zu bestimmen sein.
Aus diesem Grund hat man prognostische Faktoren erarbeitet, die nebst der Bestimmung der Lebensqualität (z.B. Leistungsfähigkeit, Häufigkeit von Hospitalisationen), abschätzen, wie gross die Sterblichkeitsrate während den nächsten 6-12 Monaten ist. Solche prognostische Faktoren sind heutzutage bekannt und ermöglichen eine bessere Beurteilung der Indikation wie auch des Zeitpunktes einer Herztransplantation.
Immunsuppression
Neue Medikamente zur Verhinderung einer Abstossungsreaktion (Immunsuppressiva) sind während den letzten 15 Jahren entwickelt worden. Während den 50er und 60er Jahren gab es mit Prednison und Imurek zwei Medikamente, die den Anfang der Transplantationsmedizin ermöglichten. Ende der 70er Jahre folgte das Cyclosporin und seit Ende der 80er Jahre gibt es nun eine breite Palette von Immunsuppressiva, die eine Abstimmung auf die individuellen Bedürfnisse der Patienten ermöglichen.
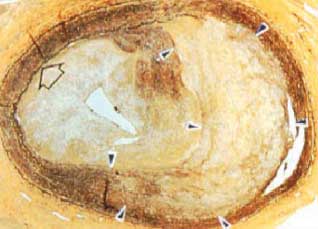
Nebst der Verhinderung der akuten Abstossung kann mittels dieser Medikamente nun auch die sogenannte chronische Abstossung (im Falle einer Herztransplantation «Transplantat Vaskulopathie» genannt, s. Abbildung 1) angegangen werden. Diese Entwicklung war von grosser Bedeutung auch für die Herstellung von sogenannten Stents. «Stents» sind kleine Stützgitterchen, die der interventionelle Kardiologe beim Ballonaufblasen von Herzkranzgefässen in die Herzkranzgefässe einfügt. Ursprünglich als Immunsuppressiva entwickelt, können solche Substanzen auf einem Stent aufgetragen eine Wiederverengung einer Herzkranzarterie verhindern.
Abbildung 1: Transplantat Vaskulopathie (kleine Pfeile) konzentrisch aufgepfropft auf einer degenerativen Arteriosklerose
Zusammenfassung
In ausgewählten Fällen und bei schwerster Herzinsuffizienz kann die Herztransplantation als rettende Therapie eingesetzt werden. Sie führt normalerweise zu einer guten bis sehr guten Lebensqualität und verlängert das Leben (5-Jahresüberlebenschance ca. 75%). Die postoperativen Folgen nach einer Herztransplantation, insbesondere die lebenslängliche Immunsuppression, sind jedoch nicht unerheblich, weshalb regelmässige Kontrollen an einem Zentrumspital notwendig sind.
PD Dr. med. Paul Mohacsi, Schweizer Herz- und Gefässzentrum Bern, Universitätsklinik Inselspital, Bern.
|