Akutes Koronarsyndrom (ACS): Unterschiede im Management zwischen älteren und jüngeren Patienten
Franz Eberli, Chefarzt Kardiologie, Stadtspital Triemli, Zürich
ESC-Empfehlungen
Beim akuten Koronarsyndrom (ACS) wird bekanntlich zwischen einer Form mit ST- und einer ohne ST-Hebung (mit ST-Senkung oder T-Negativierung, Troponin erhöht oder nicht) unterschieden. Als primäre therapeutische Massnahmen bei ACS werden gemäss European Society of Cardiology (ESC) folgende Interventionen empfohlen [1]:
- 4-8 Liter Sauerstoff bei Sauerstoffsättigung < 90%
- Nitrate sublingual oder iv (Vorsicht bei Blutdruck < 90 mmHg)
- Aspirin initial 160-325 mg iv, danach 75-100 mg täglich
- Clopidogrel-Ladedosis von 300 mg (evtl. 600 mg), danach 75 mg täglich
- Antikoagulation mit Heparin, niedrigmolekularem Heparin oder Bivalirudin
- Morphin 3-5 mg iv oder sc
- Betablocker oral, insbesondere bei Tachykardie oder Hypertonie ohne Zeichen einer Herzinsuffizienz
- Bei Bradykardie oder vagaler Reaktion 0.5-1 mg Atropin iv
Die Evaluation für eine invasive Abklärung respektive Therapie bei ACS ohne ST-Hebung erfolgt mittels EKG, Monitoring, Labor, Echo und evtl. CT oder MRI.
- Eine notfallmässige PTCA (innerhalb von 2 Stunden) sollte - so die ESC-Guidelines - bei Patienten mit refraktärer oder rezidivierender Angina, bei solchen mit Herzinsuffizienz oder hämodynamischer Instabilität sowie bei Patienten mit lebensbedrohlichen Rhythmusstörungen durchgeführt werden.
- Die Veranlassung einer frühen PTCA (innerhalb von 3 Tagen) wird bei ACS-Patienten mit erhöhtem Troponin, ST-Senkung oder T-Veränderungen, Diabetes mellitus, linksventrikulärer EF < 35%, PTCA vor weniger als 6 Monaten, kürzlichem Myokardinfarkt oder früherer Bypassoperation empfohlen.
- Eine elektive, invasive Evaluation ist dann indiziert, wenn die Thoraxschmerzen nicht rezidivieren, keine Herzinsuffizienz oder EKG-Veränderungen sowie keine Troponinerhöhung besteht.
Bezüglich Verabreichung von Clopidogrel empfiehlt die ESC eine Ladedosis von 300 mg vor einer geplanten PTCA bei stabiler KHK und eine Ladedosis von 600 mg bei primärer PTCA bei ACS mit oder ohne ST-Hebung [2]. Nach einem ACS ohne ST-Hebung, nach Implantation eines medikamentenbeschichteten Stents sowie nach vaskulärer Brachytherapie sollte 75 mg Clopidogrel während einem Jahr täglich eingenommen werden.
Management bei älteren Patienten
Da in den Studien, welche zu den allgemein gültigen Empfehlungen geführt haben, relativ wenige ältere Patienten eingeschlossen waren, hat eine Expertengruppe letztes Jahr im Circulation spezifische Empfehlungen für ältere Patienten publiziert [3,4].
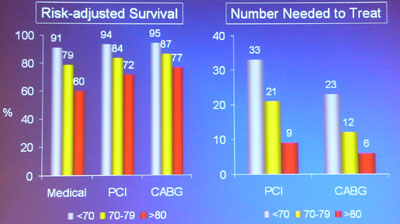
Die KHK- und Hirnschlag-Prävalenz nimmt bei Frauen und Männern mit dem Alter stark zu [5]. Während einige Risikofaktoren wie Rauchen, Übergewicht und Dyslipidämie mit steigendem Alter an Bedeutung abnehmen, kommt bei älteren Patienten eine vermehrte Komorbidität zum Tragen. Unabhängig von diesen Tatsachen profitieren die ältesten Patienten am meisten von einer invasiven Therapie [6]. Den Einfluss des Alters auf die Überlebenswahrscheinlichkeit nach einer koronaren Revaskularisation illustriert folgende Abbildung:
 |
|
Einfluss des Alters auf den Benefit durch eine Revaskularisation | |
| |
Gegen den viel versprechenden Outcome einer Revaskularisation muss das Komplikationsrisiko bei älteren Patienten besonders sorgfältig abgewogen werden. Neurologische und Blutungskomplikationen nehmen mit steigendem Alter zu. Der Beurteilung des Blutungsrisikos kommt bei der Wahl der Behandlungsstrategie bei älteren Patienten mit ACS eine zentrale Rolle zu so die ESC-Guidelines [1]. Das Risiko ist vor allem bei Kombination verschiedener antithrombotischer Medikamente, bei Medikamentenwechsel, bei eingeschränkter Nierenfunktion und bei geringem Körpergewicht erhöht.
Im GRACE-Register wurden medizinische Daten von über 35'000 Patienten mit einem ACS ohne ST-Hebung gesammelt; 44% davon waren über 70, 17% über 80 Jahre alt. Die kürzlich publizierte Analyse der Daten zeigte eine deutliche Abnahme der medikamentösen und invasiven Therapien mit steigendem Alter [7]. Gleichzeitig konnten die Autoren bestätigen, dass die älteste Population also die Patienten über 80 am meisten von einer Revaskularisation profitieren; die Mortalität konnte durch die Intervention um absolute 7% reduziert werden.
Zur gleichen Konklusion kommen die Autoren einer grossen Kohortenstudie in der Schweiz [8]. Ins AMIS-Register wurden fast 12'000 Personen mit einem Myokardinfarkt mit oder ohne ST-Hebung eingeschlossen. Die Resultate waren eindrücklich: Mit jedem zunehmenden Altersjahr nahm die Rate der in Guidelines empfohlenen Therapien ab, selbst nach Berücksichtigung von Kontraindikationen und Komorbiditäten.
Interview mit F. Eberli, Zürich
Trotz maximalem Benefit werden ältere Patienten bei der Therapie des ACS vernachlässigt. Wie erklären Sie sich das?
Ich glaube kaum, dass es sich dabei um eine Vernachlässigung oder gar versteckte Rationierung handelt. Vielmehr dürfte eine gewisse Unsicherheit bei den Ärzten bestehen bezüglich Nutzen-Nebenwirkungsverhältnis der medikamentösen Behandlung und vor allem der Koronarinterventionen bei älteren Patienten. Es ist wahrscheinlich immer noch zu wenig bekannt, dass gerade ältere Patienten von invasiven Therapien am meisten profitieren können. Weiter besteht häufig auch eine Ambivalenz des älteren Patienten gegenüber einer aktiven Therapie.
Wie könnte dieser Unterversorgung älterer Patienten entgegengewirkt werden?
Die Verunsicherung über die optimale, das heisst, patientengerechte Behandlung kommt leider aus der Tatsache, dass wir in der Tat nicht wissen, ob die gegenwärtig anerkannten Behandlungsrichtlinien auch bei alten und sehr alten Patienten angewendet werden können. Bei älteren Patienten ist das Risiko für einen schlechten Ausgang des akuten Koronarsyndroms grösser, aber ebenso sind die Behandlungsrisiken und Nebenwirkungen der Behandlung ganz anders zu gewichten. Wichtig ist deshalb einerseits die Datensammlung und evaluation der bisherigen Behandlung bei älteren Patienten und andererseits die gezielte Untersuchung von älteren Menschen in guten klinischen Studien. Die behandelnden Ärzte brauchen zusätzliche Richtlinien zur Therapie dieser Patientenpopulation. Nur durch konkrete, evidenzbasierte Empfehlungen kann das Vertrauen der Ärzte und der Patienten in aufwändige und nebenwirkungsreiche Therapien auch bei alten Patienten gewonnen werden.
Empfohlen wird eine individuelle Therapie älterer Patienten unter Berücksichtigung des Risikoprofils. Was wäre Ihrer Meinung nach ein pragmatisches Vorgehen, wenn es um Therapieentscheide geht?
Ein 80-jähriger Patient mit einem ACS ohne wesentliche Komorbiditäten soll wie ein junger Patient behandelt werden. Sobald zusätzliche Krankheiten bestehen, muss eine sorgfältige Risikoabwägung stattfinden (langsameres, vorsichtigeres Vorgehen, zusätzliche Untersuchungen), aber trotzdem muss es das Ziel sein, eine optimale, umfassende Therapie durchzuführen. Selbstredend müssen neben den Komorbiditäten auch die körperliche und geistige Leistungsfähigkeit und das soziale Umfeld in die Entscheidung über die Therapie einbezogen werden. Von zentraler Bedeutung ist auch, im Gespräch den Patientenwunsch zu erfragen und die Behandlung diesem anzupassen.
Referenzen
1. Swedberg K et al. Guidelines for the diagnosis and treatment of chronic heart failure: executive summary (update 2005): The Task Force for the Diagnosis and Treatment of Chronic Heart Failure of the European Society of Cardiology. Eur Heart J 2005;26:1115-1140
2. Silber S et al. Guidelines for percutaneous coronary interventions. The Task Force for Percutaneous Coronary Interventions of the European Society of Cardiology. Eur Heart J. 2005;26:804-847
3. Alexander KP et al. Acute coronary care in the elderly, part I: Non-ST-segment-elevation acute coronary syndromes: a scientific statement for healthcare professionals from the American Heart Association Council on Clinical Cardiology: in collaboration with the Society of Geriatric Cardiology. Circulation 2007;115:2549-2569
4. Alexander KP et al. Acute coronary care in the elderly, part II: ST-segment-elevation myocardial infarction: a scientific statement for healthcare professionals from the American Heart Association Council on Clinical Cardiology: in collaboration with the Society of Geriatric Cardiology. Circulation 2007;115:2570-2589
5. Heart Disease and Stroke Statistics AHA 2004
6. Hasdai D et al. Effect of gender on outcomes of acute coronary syndromes. Am J Cardiol 2003;91:1466-1469
7. Devlin G et al. Management and 6-month outcomes in elderly and very elderly patients with high-risk non-ST-elevation acute coronary syndromes: The Global Registry of Acute Coronary Events. Eur Heart J 2008;29:1275-1282
8. Schoenenberger AW et al. Age-related differences in the use of guideline-recommended medical and interventional therapies for acute coronary syndromes: a cohort study. J Am Geriatr Soc 2008;56:510-516
| |
| Mediscope |
| |
| 01.07.2008 - dde |
| |
 |
|