Interpretation der Resultate der ONTARGET-Studie
Die am ACC 2008 vorgestellte ONTARGET-Studie hat evaluiert, ob der Angiotensin-II-Rezeptor-Antagonist (ARB) Telmisartan dem ACE-Hemmer Ramipril in der kardiovaskulären Risikoreduktion gleichwertig ist und ob eine Kombination der Substanzen sinnvoll ist. Am SGIM-Kongress 2008, der Ende Mai in Lausanne stattfand, wurden die ONTARGET-Ergebnisse anlässlich eines von Boehringer-Ingelheim organisierten Satellitensymposiums diskutiert.
Chair am Symposium: T. Lüscher, Zürich; Referenten: M. Burnier und B. Waeber, Lausanne
Von HOPE zu ONTARGET
HOPE war eine grosse randomisierte, plazebokontrollierte Studie zur Beantwortung der Frage, ob der ACE-Hemmer Ramipril zusätzlich zur Standardmedikation bei Risikopatienten mit erhaltener linksventrikulärer Funktion die kardiovaskuläre Mortalität und Morbidität reduziert (1). Der Risikopatient war definiert als über 55-jährige Person mit einer bekannten kardiovaskulären Krankheit (koronare Herzkrankheit [KHK], peripher arterielle Verschlusskrankheit, zerebrovaskuläre Krankheit) oder einem Diabetes mellitus plus einem weiteren klassischen Risikofaktor. Trotz der geringfügig besseren Senkung des Blutdrucks durch Ramipril zeigte sich unter Ramipril gegenüber der Plazebogruppe eine hoch signifikante Reduktion von kardiovaskulären Todesfällen, Myokardinfarkten und Hirnschlägen sowie all dieser Endpunkte kombiniert (Reduktion des kombinierten Endpunkts um 22%).
Da ACE-Hemmer von 15 bis 25 Prozent der Patienten nicht vertragen werden, sollte die grosse, randomisierte ONTARGETStudie klären, ob der ARB Telmisartan (Micardis®) bei gleicher oder eventuell sogar besserer Wirksamkeit ein besseres Nebenwirkungsprofil hat und ob die Kombination des ACE-Hemmers Ramipril mit Telmisartan einer Monotherapie mit Ramipril überlegen ist (2). Telmisartan wurde aufgrund seiner spezifischen pharmakologischen Eigenschaften (lange HWZ, hohe Bindungs - affinität an den Rezeptor, Lipophilie) als Studienmedikament gewählt.
Die ONTARGET-Patienten sind vergleichbar mit denjenigen in HOPE. In einer Einführungsphase wurden 11.7 Prozent aller möglichen Teilnehmer aus verschiedensten Gründen ausgeschlossen (auch solche, die die Medikamente nicht vertrugen). Je nach Randomisierung erhielten 25'620 Patienten an 733 klinischen Zentren in 40 verschiedenen Ländern täglich 10 mg Ramipril (in den ersten 2 Wochen 5 mg), 80 mg Telmisartan (in den ersten 2 Wochen 40 mg) oder beide Medikamente kombiniert. Kombinierter primärer Endpunkt war das Auftreten von kardiovaskulären Todesfällen, Myokardinfarkten, Hirnschlägen und Hospitalisationen aufgrund einer Herzinsuffizienz.
Telmisartan oder Ramipril?
Knapp drei Viertel aller Studienteilnehmer waren Europäer, der Rest verteilte sich auf sämtliche Ethnien. Die Patienten waren im Mittel 66 Jahre alt, 75 Prozent hatten eine KHK, 21 Prozent eine zerebrovaskuläre Krankheit und 38 Prozent einen Diabetes mellitus. Der mittlere Blutdruck betrug 142/82 mmHg. ONTARGET war somit keine Bluthochdruckstudie, sondern eine Studie mit gut eingestellten Hypertonikern mit weiteren Risikofaktoren. Was bei den Baseline-Charakteristika auffiel, war die Vorbehandlung der Patienten. 62 Prozent hatten bereits ein Statin, über 80 Prozent einen Plättchenhemmer und 57 Prozent einen Betablocker.
Nach 4 Jahren und 8 Monaten betrug die primäre Endpunktereignisrate in der Telmisartangruppe 16.7 Prozent und in der Ramiprilgruppe 16.5 Prozent (relatives Risiko 1.01). Damit war bewiesen, dass Telmisartan dem Ramipril bezüglich Verhinderung von kardiovaskulären Ereignissen gleichwertig ist.
Die Blutdrucksenkung war unter Telmisartan etwas stärker als unter Ramipril (-6.9 vs -6.0 mmHg). Studienabbrüche aufgrund von Nebenwirkungen waren unter Ramipril signifikant häufiger als unter Telmisartan (p = 0.02). Husten (1.1% vs. 4.2%, p < 0.001) und Angioödeme (0.1 vs. 0.3%, p < 0.01) traten unter Telmisartan hoch signifikant sel - tener, Hypotoniesymptome insgesamt (2.6 vs. 1.7%, p < 0.001) zwar signifikant häufiger, Synkopen (0.2%) jedoch gleich häufig wie unter Ramipril auf (siehe folgende Abbildung).
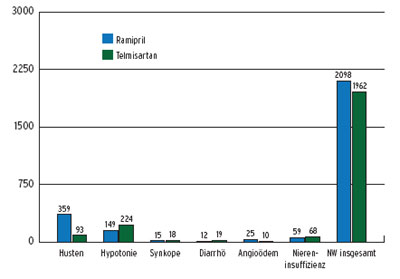 |
|
Gründe für den Therapieabbruch in der ONTARGET-Studie | |
| |
Kombination besser als Monotherapie?
In der Kombinationsgruppe traten ungefähr gleich viele Endpunktereignisse auf wie in den Monotherapiegruppen (16.3%, relatives Risiko 0.99 im Vergleich zu Ramipril). Das relative Risiko für Nebenwirkungen wie Hypotoniesymptome (2.75), Synkopen (1.95), Diarrhö (3.28) und Nierenfunktionsstörungen (1,58) war unter der Kombination allerdings signifikant höher als unter Ramipril-Monotherapie.
Bedeutung für die Praxis
Obwohl die Anzahl dadurch bedingter Todesfälle insgesamt abnimmt, stehen die Erkrankungen des kardiovaskulären Systems mit zirka 34 Prozent nach wie vor an der Spitze der Todesursachenliste (3). Die Hemmung von Angiotensin II ist ein zentrales Element in der Therapie von Patienten mit einer Atherothrombose. Angiotensin II wird insbesondere in atherosklerotischen Gefässen nicht nur durch ACE, sondern mehrheitlich durch Chymase-abhängige Prozesse gebildet (4). Der ACE-Hemmer hat demgemäss nur Einfluss auf das durch ACE gebildete Angiotensin II, während der ARB jede Form von Angiotensin II hemmt, da die Wirkung am Rezeptor stattfindet. ONTARGET hat gezeigt, dass Telmisartan dem bei Hochrisikopatienten am besten untersuchten ACE-Hemmer Ramipril in der Risikoreduktion für kardiovaskuläre Ereignisse bei deutlich weniger Nebenwirkungen ebenbürtig ist.
Die Kombination der beiden Substanzen hat sich gegenüber der Monotherapie nicht als effektiver erwiesen, obwohl eine leicht stärkere Blutdruckreduktion erreicht werden konnte. Ein möglicher Grund dafür war wohl, dass die in dieser Studie teilnehmenden Patienten bereits vor der Einführung der Studienmedikation sehr gut behandelt waren (Plättchenhemmer, Statin, Betablocker, gut eingestellter Blutdruck) und damit ein statistisch signifikanter Unterschied schwer erreichbar war.
Die Verträglichkeit der Medikation ist meist mit der Compliance respektive invers mit der Therapieabbruchrate assoziiert. Gemäss einer 2003 publizierten Studie hat der ARB im Vergleich zu den Betablockern, den Diuretika, den Kalziumantagonisten und den ACE-Hemmern das geringste Nebenwirkungspotenzial (5). Die Verträglichkeit von Telmisartan war in ONTARGET denn auch signifikant besser als die von Ramipril, was sich in einer signifikant geringeren Therapieabbruchrate äusserte. Die bessere Verträglichkeit von Telmisartan wurde in ONTARGET mit grosser Wahrscheinlichkeit unterschätzt, da Patienten mit ACE-Hemmer-Unverträglichkeit vor Studienbeginn beziehungsweise spätestens in der Einfuhrungsphase ausgeschlossen wurden.
Telmisartan ist der einzige ARB, bei dem in einer praxisrelevanten Risikopopulation nachgewiesen wurde, dass er das Risiko für das Auftreten von kardiovaskulären Ereignissen - bei weniger Nebenwirkungen - senkt (verhindert jedes 5. Ereignis).
Interview mit dem Kardiologen Prof. Dr. med. Benedict Martina, Institut für Hausarztmedizin Basel
|
|
|
B. Martina |
 |
| |
Welche Bedeutung haben die Ergebnisse der ONTARGET-Studie für die Behandlung von Patienten in der Grundversorgung?
Sie sind wichtig, da sie ein sehr grosses Indikationsgebiet der kardiovaskulären Prävention und Therapie abdecken. Sie berücksichtigen Wirkung, Verträglichkeit und Langzeitergebnisse. Telmisartan war in ONTARGET insgesamt besser verträglich als Ramipril.
Patienten wollen keine Nebenwirkungen in Kauf nehmen sollte daher Telmisartan bei Patienten mit erhöhtem kardiovaskulärem Risiko in Zukunft erste Wahl sein?
Bei Patienten mit aktuellen und früheren durch ACE-Hemmer bedingten Nebenwirkungen ist Telmisartan indiziert, das nicht nur die gute Verträglichkeit, sondern auch die gleiche Wirksamkeit demonstriert hat. Guten Gewissens kann auch von Anfang an Telmisartan gewählt werden.
Entspricht diese in ONTARGET beschriebene Risikopopulation einem repräsentativen Krankengut in der Hausarztpraxis? Und, da diese Patienten oft bereits älter sind, welche Rolle spielen Komorbiditäten bei der Wahl zwischen ACEHemmer und Angiotensin-II-Rezeptor-Antagonist?
Das Kollektiv ist für die Hausarztpraxis relevant. Gerade wenn die Patienten schon etwas älter und komorbider sind, spielt die Verträglichkeit eine entscheidende Rolle. Daten zeigen Vorteile von Telmisartan bei Surrogatmarkern wie linksventrikulärer Hypertrophie oder Mikroalbuminurie bei diabetischer Nephropathie sowie eine besonders gute Wirkung auch am frühen Morgen bei Einmaldosierung, für Sartane allgemein ferner auch bei Vorhofflimmern. Weitere Erkenntnisse werden die Substudien-Analysen liefern.
Professor Martina, besten Dank für die interessanten Zusatzinformationen
Referenzen:
1. Yusuf S et al. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000;342:145-153
2. Yusuf S et al. for the ONTARGET Investigators. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008;358:1547-1559
3. Schweizer Bundesamt fur Statistik, 2004
4. Ihara M et al. Increased chymase-dependent angiotensin II formation in human atherosclerotic aorta. Hypertension 1999;33:1399-1405
5. Law MR et al. Value of low dose combination treatment with blood pressure lowering drugs: analysis of 354 randomised trials. BMJ 2003;326:1427
| |
| Mediscope |
| |
| 27.06.2008 - dde |
| |
 |
|