ASH 2011 - Antikoagulation und Thromboseprophylaxe
Wie jedes Jahr im Dezember fand die mittlerweile 53. Jahrestagung der American Society of Hematology (ASH) statt, diesmal in San Diego. Interessante Präsentationen gab es auch zur nicht-malignen Hämatologie, so etwa zur Antikoagulation und Thromboseprophylaxe. Die Highlights dazu finden Sie in unserem Bericht.
|

|
|
ASH 2011, San Diego, CA, USA | |
|
|
Neues zu Thrombose, Thromboseprophylaxe und Antikoagulation:
WARFASA Studie: ASS zur verlängerten Sekundärprophylaxe nach initialer oraler Antikoagulation bei Venenthrombose [1]
Patienten mit einer venösen Thromboembolie erhalten in der Regel akut Heparin und daran anschliessend eine oraler Antikoagulation für 6-18 Monate. Zum Einsatz kommen meist Vitamin-K-Antagonisten wie Warfarin, zunehmend auch die neuere Wirkstoffklasse der direkten Faktor-Xa-Inhibitoren wie Rivaroxaban und Dabigatran.
Aber auch nach der 6-18 monatigen oralen Antikoagulation mit Warfarin besteht ein hohes Thromboserisiko (15-20% in den folgenden 2 Jahren). Eine verlängerte orale Antikoagulation ist zwar effektiv, jedoch mit einem erhöhten Blutungsrisiko verbunden. In der WARFASA Studie wurde nun die Wirksamkeit von Acetylsalicylsäure (ASS) zur verlängerten Sekundärprophylaxe von Rethrombosen oder Embolien geprüft.
402 Patienten mit einer ersten spontanen Thrombose oder Embolie erhielten für 6-12 Monate eine konventionelle orale Antikoagulation mit Warfarin. Im Anschluss daran erhielten sie für weitere zwei Jahre entweder ASS (100mg täglich) oder Placebo. Primärer Endpunkt war eine erneute venöse Thromboembolie oder Tod infolge der Thrombose. Wichtigster Sicherheitsendpunkt waren klinisch relevante Blutungen.
Eine Rethrombose/Embolie erlitten 11% (42/197 Patienten) in der Placebo-Gruppe und nur 6.3% (27/205 Patienten) in der ASS-Gruppe (Hazard Ratio 0.57) (Abbildung Grafik A). Wurde die Analyse auf die Zeit der tatsächlichen Einnahme von Placebo oder ASS beschränkt (median 22 Monate), dann lagen die Raten bei 10.7% vs. 5.7% (HR 0.54) (Abbildung Grafik B). Jeweils ein Patient in beiden Gruppen erlitt eine schwere Blutung; die Inzidenz leichterer Blutungen war in beiden Gruppen ähnlich.
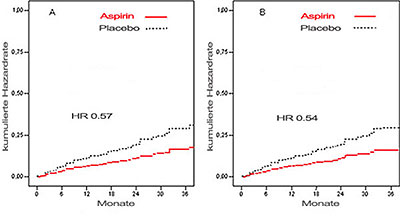 |
|
Zeit bis zur erneuten Thromboembolie:
Grafik A: gesamte Dauer, Grafik B: unter tatsächlicher Einnahme | |
| |
Konklusion der Autoren: Bei Patienten mit spontaner venöser Thromboembolie reduziert eine ASS-Einnahme für zwei Jahre im Anschluss an die konventionelle orale Antikoagulation (6-12 Monate) das Risiko für eine erneute Thromboembolie um 40%. Diese verlängerte ASS-Sekundärprophylaxe stellt eine sichere und kostengünstige Alternative zur verlängerten oralen Antikoagulation dar.
EDV-basiertes Verordnungsprogramm verbessert Thromboseprophylaxe [2]
In den USA stellt die hohe Mortalität und Morbidität der venösen Thromboembolie (tiefe Venenthrombose, Lungenembolie) ein ernstes Gesundheitsproblem dar. Allein in den USA sind jedes Jahr schätzungsweise 900'000 Menschen betroffen mit 300'000 Todesfällen jährlich [3].
Seit der Einführung des EDV-gestützten Verordnungssystems "Smart Orderset" an der Johns-Hopkins Klinik stieg nicht nur die Zahl der Patienten, die eine adäquate Thromboseprophylaxe erhielten. Auch die Häufigkeit venöser Thromboembolien sank.
In der Johns-Hopkins Klinik muss der Arzt bei jeder stationären Aufnahme jeweils eine Frage zum potentiellen Thromboserisiko (Thromboembolie in der Anamnese, geplante Operation, aktive Krebserkrankung etc.) und eine Frage zum individuellen Blutungsrisiko beantworten. Das System errechnet unter Berücksichtigung weiterer Faktoren (Alter, Gewicht, Thrombozytenzahl, Nierenfunktion etc.) das Thromboserisiko und schlägt basierend auf den Empfehlungen der aktuellen ACCP-Leitlinien des American College of Chest Physicians gegebenenfalls eine adäquate Thromboseprophylaxe vor. Der Arzt kann diese elektronische Empfehlung zwar deaktivieren, dies wird jedoch vom System protokolliert.
Die Studienautoren verglichen 1'025 konsekutive Patienten vor Einführung des Smart Ordersets mit 1'057 vergleichbaren Patienten nach Einführung des Systems. Die Compliance der Ärzte mit den ACCP-Leitlinien stieg von 68.3% auf 85.9% (p<0.0001). Insbesondere stiegen die Verordnungen zur mechanischen Thromboseprophylaxe (SCD Kompressionssysteme, Kompressionsstrümpfe) und von zweimal täglich verabreichtem Heparin. Die Zahl der Thromboembolien bis zum Tag 90 fiel von 2.8% auf 0.7% (p=0.001). Ein positiver Trend wurde auch bei den "in-hospital" Thromboembolien beobachtet: 0.8% vs. 0.2% (p=0.06). Zu einer Zunahme von schweren Blutungen kam es aufgrund der häufiger verordneten Thromboseprophylaxe nicht (0.3% vor Einführung vs. 0.1% nach Einführung, p=0.47) (Tabelle).
|
Outcome |
Vor Einführung (n=1'052) |
Nach Einführung (n=1'057) |
p-Wert |
| ACCP- Compliance |
68.3% |
85.9% |
<0.0001 |
| Heparin 2x tgl. |
13.9% |
29.9% |
<0.0001 |
| Heparin 3x tgl. |
44% |
35.3% |
<0.0001 |
| Enoxaparin |
0.80% |
1.23% |
0.31 |
| Mechanische Prophylaxe |
5.90% |
19.4% |
<0.0001 |
| Keine Prophylaxe |
35.4% |
14.2% |
<0.0001 |
| In-hospital VTE |
0.8% |
0.2% |
0.06 |
| VTE bei 90 Tagen |
2.4% |
0.6% |
0.001 |
| Schwere Blutungen |
0.3% |
0.1% |
0.47 |
VTE = venöse Thromboembolie
Konklusion der Autoren: Die Einführung des EDV-gestützten Verordnungsprogramms Smart Orderset verbessert die Compliance der Ärzte mit den ACCP-Leitlinien, sodass mehr Patienten eine adäquate Thromboseprophylaxe erhalten. Dies schlägt sich auch in einer geringeren Zahl venöser Thromboembolien nieder, ohne dass das Blutungsrisiko erhöht wird.
CaVenT-Studie: Kathetergesteuerte Thrombolyse bei iliofemoraler Venenthrombose verbessert Venenfunktion [4]
Trotz einer optimalen Antikoagulations- und Kompressionsbehandlung entwickelt derzeit etwa jeder vierte Patient mit primärer iliofemoralen tiefen Venenthrombose (IFDVT) ein postthrombotisches Syndrom [5]. Die Auflösung des Thrombus mithilfe von Thrombolysemitteln könnte dies verhindern.
Die AtroVenT-Studie ist die erste randomisierte, kontrollierte Studie zur Sicherheit und Effektivität der kathetergesteuerten Thrombolyse bei Patienten mit Iliofemoralvenenthrombose.
209 Patienten mit einer erstmaligen IFDVT erhielten innerhalb von 21 Tagen nach Symptombeginn (median nach 6.6 Tagen) eine konventionelle Antikoagulation mit niedermolekularem Heparin und eine Kompressionstherapie mit elastischen Thrombosestrümpfen. Bei der Hälfte der Teilnehmer erfolgte zusätzlich eine kathetergesteuerte Thrombolyse. Nach 6 Monaten wurde die Durchgängigkeit (Sonographie) geprüft und nach 24 Monaten das klinische Ergebnis (Villalta-Score).
Nach 24 Monaten hatten 41.1% der Lyse-Patienten und 55.6% der Kontrollen ein postthrombotisches Syndrom entwickelt (Risikoreduktion 14.4%, p=0.047, Number needed to treat 7). Eine Revaskularisation nach 6 Monaten erreichten 58% unter der Lyse gegenüber 45% in der Kontrollgruppe (p=0.012). Von den Patienten, die in beiden Gruppen einen freien venösen Rückfluss nach 6 Monaten erreicht hatten, entwickelten 36.9% (38/103) ein postthrombotisches Syndrom; bei Patienten mit unzureichender Rekanalisation waren es 61.3% (49/80) (p<0.001).
In der Lyse-Gruppe traten 20 Blutungen auf, drei davon wurden als schwerwiegend eingestuft (ein Bauchdeckenhämatom mit Transfusionsbedarf, ein Kompartmentsyndrom der Wade mit erforderlicher Operation und ein Hämatom der Punktionsstelle); weitere fünf Blutungen wurden als klinisch relevant beurteilt. Keine der Blutungen führte zu anhaltenden Beeinträchtigungen. Es gab keinen Todesfall, keine Lungenembolie und keine Hirnblutung, die im Zusammenhang mit der Lyse standen.
Konklusion der Autoren: Mit der kathetergesteuerten Thrombolyse iliofemoraler Venenthrombosen kann das Risiko für ein postthrombotisches Syndrom signifikant vermindert werden - zumindest bei sorgfältig ausgewählten Patienten. Aufgrund des erhöhten Blutungsrisikos ist die Patientenselektion und ein optimales Prozedere von grosser Bedeutung.
Rivaroxaban schneidet in der klinischen Praxis besser ab als die Phase-III-Studien erwarten liessen [6]
Rivaroxaban war im Phase-III-Studienprogramm RECORD 1-4 zur primären Thromboseprophylaxe nach elektiver Hüft- oder Kniegelenkersatzoperation Enoxaparin überlegen. Die Gesamtraten venöser Thromboembolien war in allen vier Studien (RECORD 1-4) unter dem Faktor Xa-Hemmer signifikant niedriger als unter dem niedermolekularen Heparin. Hinsichtlich der Rate schwerer sowie tödlicher Blutungen gab es in den Studien keinen signifikanten Unterschied, dennoch bestand ein leichter Trend zu höheren Blutungsraten in den mit Rivaroxaban behandelten Gruppen. Da unter Studienbedingungen immer eine gewisse Patientenselektion besteht, lag die Frage nahe, ob die Ergebnisse der Phase-III-Studien auch auf unselektierte Patienten in der klinischen Praxis übertragbar sind.
Am ASH wurde dazu eine Studie des Universitätsspital Dresden präsentiert, wo Rivaroxaban seit 2010 als primäre Thromboseprophylaxe bei grösseren orthopädischen Eingriffen eingesetzt wird und damit die Erfahrungen bei unselektierten Patienten in der klinischen Praxis zeigt.
In die Studie wurden insgesamt 5'346 konsekutive Patienten eingeschlossen. Davon erhielten 1'055 Rivaroxaban (Standardpropylaxe ab 2010), 1'683 niedermolekulares Heparin Standard von 2005-2007) und 2'069 Fondaparinux (Standard von 2007 bis 2009), 539 Patienten erhielten eine andere Prophylaxe. Gegenüber Fondaparinux oder niedermolekularem Heparin (2005 bis 2007) sank die Rate der venösen Thromboembolien von 5.5% (Fondaparinux) und 3.9% (Heparin) auf 2.4% unter Rivaroxaban (p<0.05).
Andes als in den Phase-III-Studien zeigte sich auch bei der Rate schwerer Blutungen ein signifikanter Vorteil zugunsten von Rivaroxaban: 7.4% vs. 11.1% (Fondaparinux) und 14.9% (Heparin). Ebenso waren bei mit Rivaroxaban behandelten Patienten signifikant seltener Revisionseingriffe notwendig (1.14% vs. 1.79% und 4.69%).
Konklusion der Autoren: Diese Studie bestätigt auch bei unselektierten Patienten die in den Phase-III-Studien gezeigte Überlegenheit von Rivaroxaban zur Prophylaxe venöser Thromboembolien. Dass dafür ein erhöhtes Blutungsrisiko in Kauf genommen werden muss, zeigte sich aber nicht. Im Gegenteil: In dieser unselektierten Kohorte war das Blutungsrisikos unter Rivaroxaban signifikant geringer als unter niedermolekularem Heparin.
Referenzen
1. Becattini C et al. Aspirin After Oral Anticoagulants for Prevention of Recurrence in Patients with Unprovoked Venous Thromboembolism. the Warfasa STUDY, Blood (ASH Annual Meeting Abstracts) 2011;118: Abstract 543.
2. Zeidan AM et al. Impact of a Venous Thromboembolism Prophylaxis "Smart Orderset": Improved Compliance, Fewer Events. Blood (ASH Annual Meeting Abstracts) 2011 118: Abstract 172
3. Heit J.A. The epidemiology of venous thromboembolism in the community. Arterioscler Thromb Vasc Biol 2008;28:370-372.
4. Enden TR et al. Improved Functional Outcome After Additional Catheter-Directed Thrombolysis for Acute Iliofemoral Deep Vein Thrombosis: Results of a Randomized Controlled Clinical Trial (The CaVenT Study). Blood (ASH Annual Meeting Abstracts) 2011 118: Abstract LBA1
5. Kahn SR et al. Determinants and time course of the postthrombotic syndrome after acute deep venous thrombosis. Ann Intern Med 2008;149:698-707.
6. Beyer-Westendorf J, et al. Efficacy and safety of VTE prophylaxis with oral rivaroxaban compared to fondaparinux or low-molecular-weight heparin in a large cohort of consecutive patients undergoing major orthopaedic surgery. Blood (ASH Annual Meeting Abstracts) 2011;118: Abstract 210.
Mediscope
21.01.2012 - gem